 Ревматизм представляет собой воспалительное заболевание, которое поражает соединительные ткани и суставы, с локализацией в сердечно-сосудистой системе.
Ревматизм представляет собой воспалительное заболевание, которое поражает соединительные ткани и суставы, с локализацией в сердечно-сосудистой системе.
Основными условиями возникновения данного заболевания являются стрептококковые инфекции и генетическая предрасположенность.
В последнее время все чаще возникает ревматизм у детей. Симптомы его схожи с симптомами взрослого человека и зависят от формы и поражения, которое несет заболевание.
При классификации современная медицина прежде всего выделяет две фазы ревматизма: активная (минимальная, средняя или максимальная) и неактивная.
Различают болезнь и по локализации поражений во время активной фазы:
- Так, ревматический полиартрит проявляется через 10-14 дней после поражения человека стрептококковой инфекцией. У больного опять подымается температура тела, крупные суставы (коленные, голеностопные и локтевые) воспаляются и сильно болят.
Позже воспаляются и меньшие суставы. Воспаление носит временный характер, после 10-12 дней исчезает, но это не значит, что человек выздоровел. - Острый суставной ревматизм иногда может перейти в хроническую форму.
- При поражении сердца, которое может развиваться как параллельно с полиартритом, так и без него, возникает ревмокардит. Симптомы: слабость, одышка, боли в области сердца, сердцебиение.
- Малая хорея – поражение нервной системы при ревматизме. Симптомы: повышенная возбудимость, подергивание конечностей, гримасы.
- При поражении болезнью мышц возникает мышечный ревматизм (грудных мышц, поясничных или шейных, постоянный и летучий ревматизм).
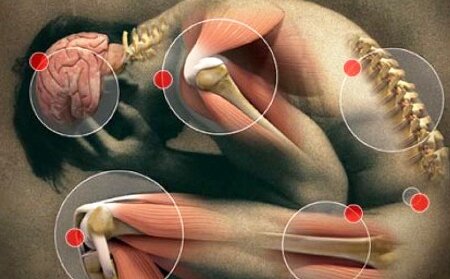
Первые симптомы ревматизма у взрослых и у детей обычно проявляются спустя 2 или 3 недели после стрептококковой инфекции. Диагностировать болезнь должен врач, он же должен назначить адекватное лечение.
Признаки болезни
Боли суставов – один из ранних признаков ревматоидного артрита. Признаки поражения ревматизмом сердца встречаются реже, свидетельствуют о выраженных нарушениях в этом органе. Еще реже у заболевшего могут появиться ревматические узелки и аннулярная сыпь.
При тяжелом течении заболевания возможны появления болей в животе, поражение почек, легких, печени и других органов. Чаще признаки ревматизма заключаются в астенических проявлениях: слабости, усталости, вялости и т.д. Особенно они характерны для начала заболевания.
Дети, с их неокрепшей иммунной системой, больше подвержены возникновению осложнения в виде ревматизма после стрептококковых инфекций. Поэтому важно внимательно отнестись к лечению ангины, фарингита или скарлатины, чтобы не допустить развития ревматизма.
Причины появления ревматизма
Как уже было упомянуто выше, главные причины ревматизма:
- Стрептококковые инфекции (запускают болезнь бета-гемолитические стрептококковые бактерии А группы).
- Генетическая предрасположенность.
Оба эти фактора играют важную роль в развитии заболевания. Возникновение ревматизма связано с наличием определенных дефектов иммунной системы. В зоне риска находятся также:
- дети в возрасте 7 – 15 лет;
- люди с частыми инфекциями носоглотки и недавно перенесшие острую стрептококковую инфекцию;
- наличие в крови белка В-клеточного маркера D8/17.
Иммунитет у предрасположенных к ревматизму людей неправильно определяет бактерию стрептококка и атакует собственные клетки.
Лечение
Ни в коем случае не стоит запускать ревматизм, лечение должно быть назначено верно и вовремя. Своевременное выявление и лечение данного заболевания позволит предотвратить возникновение сложных изменений иммуногенеза и в соединительных тканях (порок сердца, поражение почек, легких, печени).
При первых же симптомах острого ревматизма необходимо соблюдение постельного режима, а в некоторых случаях и госпитализация. Обычно, препараты для лечения ревматизма используют такие:
- Противовоспалительные и обезболивающие препараты: аспирин, диклофенак, индометацин;
- Антибиотики (например, пенициллин или ампициллин);
- Глюкокортикоиды (преднизолон, дексаметазон);
- Стимулирующие иммунный ответ организма препараты.
Если поражено сердце, в лечении также применяются препараты, стимулирующие сердечную мышцу.
Назначают и специальную диету, в которой должно быть достаточно витаминов (особенно витамина С) и минералов.

Показаны также физиотерапевтические процедуры: лекарственный электрофорез, прогревания УВЧ лампами, инфракрасным излучением.
Пораженные суставы лечат мазями, компрессами, делают припарки и т.д. Ревматоидный артрит при раннем лечении позволит избежать поражений суставов и других тканей. Если же болезнь не вылечить вовремя, то высока вероятность развития инвалидности.
Народные средства при ревматизме
Облегчить состояние больного может лечение народными средствами.
- Например, от боли в суставах хорошо помогает овес. Его засыпают в мешочек из ткани, погружают в воду и доводят до кипения. Затем отжимают и прикладывают еще горячими к пораженным суставам. Для компрессов также используют свежие пропаренные листья осины или свеженатертый картофель.
- Полезны ванны с отваром из почек сосны или листьев черной смородины.
- Народное лечение ревматизма заключается и в приеме различных трав или соков фруктов внутрь. Делают чай с листьев черной смородины, плодов малины, лимона или облепихи. Пьют также сок клюквы смешанный с медом (гречишным или липовым).
- Полезно есть арбузы, ягоды брусники, клюквы, черники.
- Хорошо помогают при ревматизме настой из березовых почек. Для его приготовления берут 2-3 ст. ложки почек, заливают водкой и настаивают в течении 2-3х дней. Настойку по вечерам втирают в суставы и укутывают их в теплую ткань. Такую же настойку можно делать и с лимона.
Мнение ревматолога
 Мнение эксперта:
Мнение эксперта:
“Особенно внимательно к лечению ревматизма следует отнестись при заболевании им детей.
У взрослых протекание заболевания в основном зависит от состояния сердца. Важны сроки начала лечения: чем они раньше, тем лучше.
Не стоит пренебрегать первыми симптомами ревматизма, а лучше сразу обратиться в больницу. Ревматолог назначит наиболее подходящее лечение, которому и следует следовать.
Если вовремя начать лечение и довести его до конца, то прогноз будет благоприятным.”
Профилактика и рекомендации
Профилактика ревматизма может быть первичной и вторичной.
Первичная профилактика включает в себя:
- Предотвращение развития стрептококковой инфекции (поддержание сильного иммунитета, здорового быта, закаливание, активный образ жизни, рациональное и правильное питание).
- Если инфекция все же подхвачена – важно ее вовремя и полностью вылечить.
Вторичная профилактика заключается в том, чтобы не допустить рецидива ревматизма.