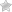Корь – очень заразная инфекция, индекс контагиозности которой приближается к 100% (уровень восприимчивости к вирусу). Самый большой риск заболеть имеется у детей, не получивших вакцины, а также у взрослых и подростков, еще не переболевших или не выработавших иммунитет к этой инфекции.
Корь – очень заразная инфекция, индекс контагиозности которой приближается к 100% (уровень восприимчивости к вирусу). Самый большой риск заболеть имеется у детей, не получивших вакцины, а также у взрослых и подростков, еще не переболевших или не выработавших иммунитет к этой инфекции.
Причины заражения корью – высококонтагиозный РНК-вирус семейства парамиксовирусов, источник которого – инфицированный человек. Вокруг зараженного создается очень большое количество этого вируса, который с легкостью переносится воздушно-капельным путем, распространяется на всю комнату и может даже проникать на другие этажи.
Заражение происходит с попаданием инфекции, через дыхательные пути её новой жертвы, с кровотоком в лимфатические узлы. Там вирус размножается и поражает все белые кровяные клетки. Затем опять попадает в кровь, от куда уже во все органы и ткани, вызывая первые клинические симптомы. Инкубационный период может составлять от 1 до 2 недель.
Выделяют следующие стадии заболевания:
- Катаральный – острое начальное проявление болезни.
- Период высыпаний.
- Реконвалесценция – период выздоровления.
При заражении корью, симптомы бывают следующими:
- повышенная температура (до 40 С);
- появление насморка с большим количеством слизи, осиплость голоса;
- сухой, надсадный, “лающий” кашель;
- общая слабость, головные боли;
- светобоязнь, конъюнктивит (покраснение глаз и слезливость);
- снижение аппетита.
Высыпания при кори (пример которых вы видите на фото) возникают на 4-5й день. Сначала они появляются за ушами, на лице, шее, затем переходят на туловище и верхнюю часть рук, дальше – на ноги и нижние части рук. По мере распространения, сыпь становится менее выраженной и отступает в том же порядке, как и расширялась по телу.
Признаки кори – серьезный повод обратиться к врачу. Эта инфекция может нести с собой весьма опасные осложнения в работе ЦНС, дыхательной системы, ЖКТ. Среди них:
- ларингит;
- отит;
- коревой энцефалит;
- коревая пневмония;
- бактериальная пневмония;
- лимфаденит;
- гепатит и др.
Сложное течение кори может закончиться пожизненной слепотой, глухотой или поражением мозга, поэтому очень важно наблюдение у врача и своевременное лечение. Существенную роль в профилактики кори играет вакцинация.
Прививки против кори
Введение прививок против кори значительно снизило уровень смертности от этого опасного заболевания. Куда делают прививку от кори? Она делается обычной подкожной инъекцией (например, в плечо). Импортная вакцина иногда вводится внутримышечно. Точное место и время укола определяет врач. Она может вводиться отдельно или в составе тривакцины одновременно с прививкой против краснухи и паротита (так называемой “свинки”).
В основном вакцинация не вызывает каких-то осложнений, однако могут появиться слабые побочные реакции: температура до 38 С, небольшая сыпь, конъюнктивит.
Действие прививки против кори может также вызвать:
- различные аллергические реакции;
- судороги от повышенной температуры при предрасположенности к ним;
- в редких случаях – поражение ЦНС.
Все перечисленные осложнения намного менее опасны и протекают значительно легче, чем реальное заражение корью.
Лечение кори
Симптомы кори следует отличить от схожих с ней симптомов краснухи, скарлатины, аллергических дерматитов и прочих заболеваний, сопровождающихся кожными высыпаниями.
При первых же признаках недомогания следует вызвать участкового врача, который оценит состояние, поставит диагноз и назначит то, как лечить конкретный случай кори. Иногда требуется проведение серологического исследования сыворотки крови больного на определение антител к вирусу.
Если болезнь протекает без осложнений – госпитализация не требуется. Конкретных препаратов от кори нет – лечение симптоматическое. Оно может включать препараты, облегчающие воспалительные процессы дыхательных путей: муколитики, отхаркивающие, соответствующие аэрозоли. Для снижения лихорадки могут применяться парацетамол или ибупрофен.
Во время кори у детей не рекомендуется давать аспирин, чтобы не спровоцировать развитие острой печеночной энцефалопатии. Для предотвращения поражения зрения и лучшего выздоровления назначают повышенные дозы витамина А, который во время кори существенно снижается. Питание должно быть полноценным, количество потребления жидкости – повышенным.
При проявлении бактериальных осложнений показано назначение антибиотиков. Для снижения зуда можно ополаскивать кожу раствором порошка “Деласкин”, а при конъюнктивите могут быть назначены капли с антибиотиками.
Лечение домашними средствами
Корь часто лечат в домашних условиях. Быстрее выздороветь и облегчить течение болезни помогут различные народные методы. Народное лечение может включать применение различных отваров, чаев, ванн, наружных средств.

Для облегчения состояния глаз их промывают крепким черным чаем или раствором соды.
Для полоскания горла используют настои из ромашки и шалфея.
От сыпи поможет настой из корней петрушки (принимают по 1 ст.л. до 4-х раз за сутки).
При шелушении кожи можно делать ванну (не ниже 35 С) на основе отвара из отрубей.
От кашля поможет сбор из следующих компонентов:
- фиалки;
- липы (цветки);
- сенного пажитника (семена);
- черной бузины (цветков);
- фенхеля (плоды).
Первых два берут по 2 ст.л., всех остальных – по 1 ложке. Все смешивают и измельчают, а затем заваривают по 1 ст.л. на 1/2 литра холодной воды. Через час замоченное сырье выдерживаю 10 мин. на водной бане, процеживают, остужают и принимают по 100 мл до 4 р. в день.
От кори также принимают липовый цвет, малину, калину, алтей, ряску, календулу.
Профилактика кори и рекомендации
Профилактика кори, прежде всего, включает вакцинацию, после которой организм вырабатывает защитный иммунитет к инфекции. При выявлении случая заражения корью в очаге инфекции, как правило, проводят профилактические мероприятия:
- Не позднее 5-ти дней после контакта с заболевшим, детям, которым не исполнилось 3 года, больным туберкулезом, при ослабленном иммунитете, а также беременным вводят иммуноглобулин
- Не привитым ранее детям старше 3 лет, при отсутствии клинических противопоказаний, делают срочную вакцинацию против кори (не позднее 2 дней после контакта с зараженным).
- На не привитых детей после контакта с инфекцией водится карантин.
В РФ вакцина против кори числится в списке обязательных прививок. Она делается дважды: первый раз в возрасте 1-15 мес., второй – в 6 лет.